
Le informazioni di questa pagina sono state prese dal sito www.oftal.it del dott. Fabio Amorelli
|
|
Sommario: |
Retinite Pigmentosa: Introduzione
Con il termine retinite pigmentosa (RP) si indica ancora oggi
un gruppo di malattie ereditarie della retina che provocano una perdita
progressiva della visione notturna e del campo visivo periferico, e che sono
caratterizzate nella maggioranza dei casi dalla migrazione di pigmento nella
neuroretina, attenuazione dei vasi sanguigni retinici e pallore del disco
ottico. In molti casi vi è una perdita dell'acutezza visiva, che può condurre
all'ipovisione e progredire fino alla cecità.
La diagnosi deve essere sempre confermata da un
elettroretinogramma anormale od estinto.
Anche se il termine è incorretto (queste malattie non sono
"retiniti"), viene ormai usato universalmente, e la tendenza è a
mantenerlo.
I recenti risultati degli studi di genetica molecolare sulla RP
hanno dimostrato che esiste un comune meccanismo patogenetico, la degenerazione
primitiva dei fotorecettori, che avviene sulla base di mutazioni di alcune delle
proteine che costituiscono il ciclo della visione.
Vengono differenziate le retiniti pigmentose in cui la malattia
retinica è unica manifestazione, dalle retiniti pigmentose associate ad
alterazioni di altri apparati, o sindromiche.
Esistono inoltre delle forme non genetiche di degenerazione
retinica molto simili alla RP che insorgono nei soggetti predisposti in seguito
ad alcune infezioni (sifilide, morbillo), all'introduzione di farmaci
retinotossici (clorochina, tioridazina, cloropromazina, indometacina, tamoxifen),
od a traumi oculari, le quali vengono denominate pseudo-retiniti pigmentose.
Non sono da includere, invece, nel gruppo della RP le
malattie che pur avendo un meccanismo patogenetico analogo non provocano la
degenerazione dei fotorecettori e quindi la cecità, e non hanno carattere
progressivo, come l'emeralopia congenita stazionaria, e le distrofie maculari
ereditarie, che meritano una classificazione a parte.
Negli ultimi anni il progresso delle conoscenze in campo
genetico ha permesso di intravedere nuove possibilità di prevenzione e cura
delle malattie ereditarie, e quindi l'attività di studio si sta
indirizzando alla comprensione dei meccanismi genetici che provocano tali
degenerazioni retiniche.
Infatti l'identificazione del gene/i responsabili della malattia
rende possibile la effettuazione di programmi di prevenzione attraverso
l'identificazione dei portatori e costituisce la premessa per una futura terapia
genica, ossia per la correzione del materiale genetico alterato.
 Ereditarietà
Ereditarietà
La Retinite Pigmentosa, secondo le statistiche internazionali, colpisce circa una persona su 4.000 sane, però la sua diffusione è ancor più nelle isole, nelle valli ed in tutte quelle comunità ove siano frequenti i matrimoni tra consanguinei. Molto spesso essa compare tra la pubertà e l'età matura, ma non sono assolutamente rari gli esempi di bambini colpiti nella prima infanzia.
La percezione che la retinite pigmentosa avesse delle base genetiche derivò, analogamente a quanto accadde per le altre malattie ereditarie, dalla osservazione della sua familiarità, ovvero dalla constatazione, invero psicologicamente impegnativa, che in molti casi la malattia si ripeteva fra i componenti di un ceppo familiare.
Ben presto si colse in questa ripetizione, non solo una più alta frequenza della malattia fra i familiari di soggetti affetti rispetto ai familiari di sani, oppure rispetto alla sua frequenza nella popolazione generale, ma si accertò anche che la malattia, quando si ripeteva, lo faceva seguendo delle leggi esprimibili in termini matematici. In definitiva si concluse che molti casi di retinite pigmentosa seguivano le leggi genetiche di Mendel.
Le forme genetiche di RP sono essenzialmente quattro: autosomica dominante, autosomica recessiva, legata al cromosoma X, e sporadica.
Per schematizzare questo reperto, si possono proporre i tre "modelli" di eredità che seguono per l’appunto le leggi di Mendel, nel modo seguente:
Nell’ambito delle famiglie colpite la malattia segue le seguenti regole:
a) può colpire maschi e femmine con pari frequenza;
b) non salta le generazioni .
Invero la eredità autosomica dominante prevede che ogni persona affetta abbia almeno un genitore affetto ed uno dei due nonni (per parte di quel genitore) a sua volta affetto. Questo schema però resta spesso teorico per diversi motivi: talvolta, soprattutto per le generazioni lontane, non veniva formalizzata la diagnosi, magari perché la malattia aveva una gravità clinica modesta, oppure un esordio tardivo; non si può neppure tralasciare l’evenienza che la malattia "cominci" in una persona che ha genitori e parenti sani per neomutazione di un gene.
Nel contesto di tutte le retiniti pigmentose la frequenza di quelle che si ereditano secondo il modello autosomico dominante varia da regione a regione: dal 10% circa ( in territorio svizzero) al 39% (nel Regno Unito); mediamente si propone un valore del 25% .
La manifestazione familiare di questo tipo di eredità è la seguente:
a) la malattia colpisce con pari frequenza entrambi i sessi ;
b) la malattia salta le generazioni, anzi non è infrequente l’evenienza che in una famiglia coinvolta compaia a memoria d’uomo un solo caso, ovvero che sia simulata una forma sporadica.
Questo comportamento familiare è riferibile al fatto che la persona affetta riceve il gene patologico da entrambi i genitori, i quali peraltro sono portatori sani. Dunque la nascita di un soggetto affetto dalla forma recessiva prevede che si siano incontrati due genitori portatori: questa evenienza è molto rara stante la bassa frequenza del gene, però è spesso resa sensibilmente più probabile dalla consanguineità dei due genitori oppure anche dalla loro comune provenienza da un piccolo centro.
Queste due constatazioni sui genitori di un soggetto affetto fanno propendere per la forma recessiva anche quando la persona in causa è l’unica affetta nella famiglia.
La proporzione delle forme recessive nel contesto di tutte le retiniti va dal 80% nel territorio svizzero al 15% nel Regno Unito: mediamente si stima attorno al 35% .
Secondo questo tipo di trasmissione ereditaria, risultano colpiti dalla malattia solo soggetti di sesso maschile, i quali però ereditano il gene patologico dalla madre che è portatrice sana; data una donna in tale condizione, il rischio di malattia per ogni figlio maschio è del 50% .
In una famiglia nella quale compaiano più casi della malattia, la percezione della eredità legata al sesso è in genere facile. Al solito se in un ceppo familiare compare un solo soggetto affetto di sesso maschile, è problematico stabilire se si tratti di eredità legata al sesso oppure autosomica recessiva o di un caso sporadico.
La proporzione dei casi di eredità legata al sesso varia da 1% (Svizzera e Russia) al 15% (Regno Unito); il valore che si propone mediamente è del 10% circa.
Le forme sporadiche ( circa il 30% di tutti i casi) prevedono dunque la presenza di un unico caso a memoria d’uomo in una famiglia. La sporadicità è solo una constatazione familiare, ma è molto difficile escludere la eredità recessiva oppure quella legata al sesso, se la persona affetta è di sesso maschile.
Il fatto che molti casi di retinite pigmentosa seguano uno degli schemi mendeliani di trasmissione ereditaria, dimostra che in quei casi la malattia è dovuta alla mutazione, ovvero ad una anomalia strutturale, di un gene; il gene mutato è la causa della malattia . Sono state scoperte numerose mutazioni di diversi geni, tutte capaci di determinare la retinite pigmentosa, tanto che, entro questa terminologia clinica, sono comprese molte forme geneticamente diverse.
Il campo nel quale le conoscenze sono ben lontane dall’essere esaurienti è quello della "patogenesi", ovvero dei meccanismi mediante i quali la mutazione di in gene determina l’insorgenza e la evoluzione della malattia. Dunque si conoscono molte (fin troppe) cause della retinite pigmentosa, ma non è noto come agiscano.
Si può , almeno in prima istanza, proporre questa sequenza: la mutazione di un gene determina una anomalia strutturale di una delle proteine che in qualche modo partecipa alla funzione visiva; da questa anomalia deriva la degenerazione delle cellule in cui la proteina è attiva e quindi la malattia.
Nei confronti della retinite pigmentosa ha un grande valore pratico la prevenzione , la quale si esercita mediante la consulenza genetica.
A sua volta quest’ultima consiste in una raccolta approfondita delle notizie familiari della persona affetta e nell’applicare ad esse le leggi genetiche già illustrate.
Spesso si rendono utili accertamenti clinici strumentali di competenza oculistica.
E’ utile dare una dimensione alla applicabilità delle tecniche di diagnosi molecolare del DNA, le quali tecniche peraltro sono troppo spesso enfatizzate e generano illusioni nelle persone coinvolte da questo problema.
Per riconoscere la presenza di una mutazione che può essere causa di retinite pigmentosa in un soggetto clinicamente sano (per esempio per trarne una definizione di rischio per i suoi discendenti), bisogna sapere quale mutazione cercare fra tutte le numerose possibili.
La strategia conoscitiva ed applicativa che dovrebbe essere seguita sarebbe quella di individuare la mutazione sicuramente presente nei soggetti affetti da una forma ereditaria, per poterla poi cercare nei membri sani delle loro famiglie.
L’approfondimento e la estensione delle conoscenze del DNA quali derivano dal progetto genoma, porteranno certamente a risultati significativi in questo campo.
Epidemiologia
La RP, nel suo complesso di varianti cliniche non sindromiche
e sindromiche, ha una prevalenza abbastanza variabile nelle varie popolazioni
studiate: negli USA, è di circa 1:3500-1:4000, con variazioni significative nei
vari Stati, in Svizzera 1:7000, in Cina 1:4016, in Norvegia 1:4440 in
Israele 1:4500.
Frequenza globale mondiale (varianti non sindromiche e sindromiche): 1 caso ogni
3.000-5.000 abitanti (circa 1 milione e mezzo di casi nel mondo).
Classificazione
Nonostante la similarità del quadro clinico delle varie forme
di RP, una classificazione unitaria soddisfacente non è mai stata trovata, a
dimostrazione delle notevoli differenze che in realtà esistono tra forme solo
apparentemente simili. Va ricordato che la RP è un fenotipo molto diffuso che
rappresenta il punto di arrivo comune di molte e diverse malattie retiniche.
Innanzitutto bisogna differenziare la RP primaria, in cui esiste solo
l'interessamento oculare, dalla RP che si ritrova associata a malattie
extraoculari.
La RP primaria, da un punto di vista fisiopatologico, viene suddivisa
classicamente in due gruppi principali: le forme in cui la perdita di funzione
dei bastoncelli precede quella dei coni ("rod-cone"), e le forme in
cui la perdita di funzione dei coni precede qella dei bastoncelli ("cone-rod").
Preliminarmente è importante tuttavia classificare geneticamente le varie
forme di RP, sia per fornire una prognosi di massima al paziente definendo
in prima approssimazione la gravità della forma di retinopatia, sia per
una valutazione delle probabilità di trasmissione ai discendenti, sia per poter
suddividere la malattia in sottogruppi relativamente omogenei, che
presumibilmente potrebbero avere un meccanismo patogenetico comune, quadri
fisiopatologici caratteristici, e la cui categorizzazione faciliterebbe le
indagini genetiche.
La RP autosomica dominante teoricamente rappresenta il gruppo delle forme meno
gravi. Da un punto di vista clinico viene suddivisa in due tipi: tipo diffuso
(D) con esordio precoce, e tipo regionale ® con esordio ad età variabile, ma
generalmente più tardivo. Tale classificazione corrisponde entro certi
limiti ai 2 gruppi ad esordio precoce (tipo I) ed esordio tardivo (tipo II)
dell'emeralopia di Massof e Finkelstein . Nel tipo D la perdita di funzione
fotorecettoriale riguarda diffusamente tutto il fondo oculare e sono
prevalentemente interessati i bastoncelli, mentre nel tipo R la perdita di
funzione riguarda sia i bastoncelli che i coni, ma in forma localizzata, in aree
determinate circoscritte del fondo. Alcuni AA. hanno proposto l'introduzione
anche della forma a settore come terzo sottotipo.
La RP legata al cromosoma X è tipicamente la forma più
severa in termini di precocità di esordio, penetranza completa, progressione
relativamente rapida, alta incidenza di miopia e di cataratta. Più
frequentemente in questo tipo rispetto agli altri tipi di trasmissione
l'acutezza visiva è ridotta a meno di 5/10 tra l'età di 20 e 39 anni,
l'esordio della emeralopia è inferiore ai 20 anni, esiste una miopia superiore
alle 2 diottrie, ed un elettroretinogramma praticamente estinto.
In un piccolo numero di famiglie con RPX tuttavia la malattia è relativamente
mite nei pazienti maschi, probabilmente per ragioni di eterogeneità allelica o
genetica. In alcuni casi, questi pazienti presentano una buona acutezza visiva
ed un campo visivo conservato anche dopo i trent' anni, situazione assai rara in
generale in questa forma di RP. Alcuni di questi casi sono stati classificati
come RP3 mediante analisi di linkage (vedi oltre).
In un certo numero di famiglie (41%) con RPX una percentuale significativa di portatrici (30%) della malattia mostra all'esame oftalmoscopico un caratteristico riflesso retinico nella regione para-maculare, denominato riflesso tapeto-retinico. Il fondamento anatomo-patologico di questo riflesso non è noto.
Delle varie forme genetiche di Retinite Pigmentosa (non-sindromiche
e sindromiche) sono stati localizzati oltre trenta loci distinti, ed almeno nove
geni responsabili.
La maggioranza di questi geni codifica per proteine implicate
nel ciclo della visione, e la mutazione genica più frequente, sia in termini di
numero di mutazioni identificate (oltre 70), che di numero di pazienti colpiti
(circa il 10%), riguarda il gene della rodopsina (il pigmento visivo dei
bastoncelli) localizzato sul cromosoma 3 (3q21-q24), ed associato pressochè
esclusivamente alla forma autosomica dominante (RP4).
In questa forma di RP sono state identificate mutazioni a carico
di un altro gene, la periferina, localizzato sul cromosoma 6 (6p21.1-cen), sia
in forma isolata che digenica, in associazione con ROM1. Le mutazioni della
periferina sono tuttavia più frequentemente osservate nella cd. distrofia
retinica maculare tipo "pattern" od "a farfalla". Altri loci
genici della forma autosomica dominante sono stati identificati sui cromosomi 7,
8, 17 e 19.
Per la RP autosomica recessiva (RPAR) sono state identificate
solo quattro mutazioni, che insieme, sono presenti in meno del 10% dei pazienti
affetti, riguardanti il gene della rodopsina, della subunità b della
fosfodiesterasi GMPc (PDEB), situato nella banda cromosomica 4p16, che
rappresenta il sito più frequente di mutazione della RPAR (4% circa), il gene
dei canali GMPc dei bastoncelli, ed il gene della subunità a della
fosfodiesterasi GMPc (PDEA), situato sul cromosoma 5q31.2-q34. Due altri loci
responsabili della RPAR sono stati identificati mediante analisi di linkage in
famiglie con matrimoni tra consanguinei, la RP12 sul cromosoma 1q31-q32.1, e la
RP14 sul cromosoma 6p21.3 (distinto dalla periferina) e la RP16 sul cromosoma
14.
Nella forma di RP legata al cromosoma X (RP-X) gli studi di
linkage effettuati dimostrarono inizialmente l'esistenza di due diversi loci
codificati a seconda della posizione sul cromosoma X come RP2 (Xp11.3) ed RP3
(Xp21.1), ma successivamente sono stati evidenziati altri due loci (RP6 e RP15)
nella regione distale di Xp.Del tutto recentemente nella RP3 è stato possibile
effettuare la clonazione posizionale di un gene, l'RPGR (retinitis pigmentosa
GTPase regulator), il cui prodotto proteico è rappresentato da una proteina di
90 kD con funzioni regolatrici sulle piccole proteine leganti GTP.
Classificazione genetica della retinite pigmentosa primaria
________________________________________________________________________________
Tipo Localizzazione
simbolo &
Gene identificato
Rif
cromosomica
n OMIM
________________________________________________________________________________
Autosomica Dominante (ad)
RP1 cromosoma 8q11-q21
180100
RP4 cromosoma 3q21-q24
RHO; 180380
rodopsina
RP5 (eliminata)
180102
RP7 cromosoma 6p21.1-cen
RDS; 179605
periferina
RP8
?
RP9 cromosoma 7p15.1-p13
180104
RP10 cromosoma 7q
180105
RP11 cromosoma 19q13.4
600138
RP13 cromosoma 17p13.3
600059
RP17 cromosoma 17q22-q24
600852
Autosomica Recessiva (ar)
RP12 cromosoma 1q31-q32.1
600105
RP14 cromosoma 6p21.3
RP14; 600132 GUCA1(?)
PDEB cromosoma 4p16.3
PDEB; 180072 b-PDE
CNCG cromosoma 4p14-q13
CNCG; 123825 g-CNCG
PDEA cromosoma 5q31.2-q34 PDEA; 180071
a-PDE
RP16 cromosoma 14
Legata al cromosoma X (Xar)
RP2 cromosoma Xp11.3
312600
RP3 cromosoma Xp21.1
RPGR (retinitis pigmentosa GTPase regulator)
RP6 cromosoma Xp21.3-p21.2
RP15 cromosoma Xp22.13-p22.11
Digenica
ROM1 cromosoma 11q13
ROM1; 180721 ROM1
________________________________________________________________________________

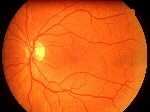 La Retina
La Retina
I CONI, così chiamati per la loro forma, che recepiscono soprattutto i particolari delle immagini ed i vari colori.
I BASTONCELLI, dalla linea allungata ed affusolata, i quali reagiscono prevalentemente al contrasto fra il chiaro e lo scuro ed al movimento degli oggetti.
La parte centrale della nostra retina (denominata macula) presenta moltissimi coni e pochi bastoncelli, essa ci permette, ad esempio, di leggere o di ammirare le sfumature di un quadro. Nella zone periferica sono invece assai più numerosi i bastoncelli, grazie a questi possiamo avvertire un pericolo con la coda dell'occhio, per esempio il movimento di una macchina che sta per investirci, anche se non siamo in grado di distinguere i particolari dell'automobile.
I Sintomi
I principali sintomi che possono indurre il medico a sospettare di trovarsi di fronte ad un caso di Retinite Pigmentosa sono essenzialmente due:
Cecità Crepuscolare e
Notturna ![]()
Cioè la difficoltà a vedere in condizioni di scarsa illuminazione (muoversi e guidare di sera o di notte) o problemi di adattamento nel passare dagli ambienti illuminati a quelli oscuri (entrare in una sala cinematografica buia). Questo fenomeno è dovuto al fatto che, almeno per la maggior parte dei casi, la malattia nelle prime fasi dello sviluppo aggredisce prevalentemente i bastoncelli.
Restringimento del Campo
Visivo ![]()
Si manifesta con la difficoltà nel percepire gli oggetti posti lateralmente, oppure con l'inciampare nei gradini o negli ostacoli bassi. Per farvi un'idea del disagio a cui il malato va incontro, potete immaginare di vedere costantemente il mondo da uno spioncino o dal buco della serratura. L'alterazione del campo visivo è progressiva e può giungere ad interessare anche la parte centrale dell'occhio, con perdita del visus. La velocità di progressione della malattia e l'età di comparsa dei sintomi variano in relazione a molti fattori tra cui il modello di trasmissione genetico.
Aumentata sensibilità
all'abbagliamento ![]()
Le degenerazioni retiniche provocano spesso un'elevata sensibilità all'abbagliamento. I contrasti svaniscono e diventa difficile percepire l'ambiente circostante.
La Diagnosi
La diagnosi di RP in presenza di tutti i sintomi classici è
facile ed è di pertinenza dell’oftalmologo. Per
diagnosticare la malattia vengono generalmente effettuati l'esame del fondo
dell'occhio e la sua fotografia, l'esame del campo visivo, l'elettroretinogramma,
la fluorangiografia, l'esame del visus.Può essere
diagnosticata fin dall’infanzia, nell’adolescenza e, non di rado, anche in
età adulta. Nei casi dubbi, la diagnosi si basa su tutti i dati clinici
ottenibili (età di esordio, modalità evolutive, eventuale associazione con
altri sintomi oculari od a carico di altri organi ed apparati), e su di un
approfondito studio elettrofisiologico (elettroretinogramma ed elettroculogramma)
ed adattometrico. Sono esami utili e complementari lo studio del senso cromatico
e la fluoroangiografia retinica. E’ necessario inoltre esaminare tutto il
nucleo familiare, all scopo di definire il tipo di trasmissione ereditaria.
L'esame del Fondo dell'Occhio
Ha lo scopo di valutare l'apparenza morfologica della retina e di ricercare la presenza di caratteristiche macchie di pigmento sulla superficie retinica, che nella malattia hanno un aspetto caratteristico detto ad osteoblasti. Talune forme di Retinite, pur presentando gli stessi sintomi, non sono però caratterizzate dalla presenza di macchie sul fondo dell'occhio.
L'esame del Campo Visivo
Permette di valutare la sensibilità retinica ad uno stimolo luminoso nelle varie zone della retina stessa. È utile per avere una documentazione oggettiva delle difficoltà percepite dal paziente.
L'Elettroretinogramma
Consiste nella registrazione dell'attività elettrica della retina in risposta a particolari stimoli luminosi, permettendo di valutare in modo distinto la funzionalità dei due diversi tipi di fotorecettori (i coni ed i bastoncelli). L'elettroretinogramma è un esame molto importante per diagnosticare la Retinite Pigmentosa, poichè anche quando la malattia è ancora nella fase iniziale, il tracciato che ne deriva è quasi sempre estinto e molto appiattito.
La Fluorangiografia
Si attua con l'iniezione per via endovenosa di una sostanza fluorescente e nella successsiva fotografia della retina in tempi diversi. Infatti tramite la circolazione sanguigna, la sostanza fluorescente giunge sino alla retina, rendendo visibili, colorandole, le arterie, i capillari e le vene, nonchè lo stato funzionale delle loro pareti.
L' Esame del Visus
Permette di valutare l'acutezza visiva nella porzione centrale della retina. Consiste nella lettura di caratteri di varia grandezza alla distanza di 5 metri.
Il Decorso
Il decorso della malattia ha una durata estremamente variabile ma è comunque sempre progressivo ed invalidante. Nella maggioranza dei casi i sintomi precedentemente descritti si aggravano, il campo visivo si restringe sempre di più fino a chiudersi completamente. Compaiono poi altri disturbi come l'abbagliamento, l'incapacità di distinguere i colori, ed una particolare forma di cataratta. L'esito finale è purtroppo in molti casi la cecità assoluta.
Terapia
Sono stati proposti fino ad oggi una miriade di
protocolli terapeutici aventi un effetto sul metabolismo del fotorecettore (Vit.A,
antocianosidi, lenti speciali ecc.), ma nessuno si è dimostrato in grado nè di
guarire nè di modificare la progressione della malattia. Secondo
alcune ricerche, la terapia con ossigeno potrebbe essere di notevole importanza
per i dati sperimentali che confermano come l'ossigeno influisce positivamente
riducendo il tasso di morte cellulare dei fotorecettori. Tutti questi studi sia
effettuati con cellule isolate che con animali da esperimento hanno evidenziato
l'efficacia dell'ossigeno nel salvataggio dei fotorecettori e di converso la
tossicità per I fotorecettori di ambienti poveri d'ossigeno anche per retine
normali.
E' attualmente in corso di stampa un lavoro a livello internazionale
sull'utilizzo dell'OTI nella retinite pigmentosa con un follow up di tre anni
nel quale senza ombra di dubbio l'OTI determina un incremento dell'ampiezza
dell'elettroretinogramma statisticamente significativo rispetto al gruppo di
controllo del 100%, anche se ciò non è immediatamente riferibile ad un
miglioramento delle caratteristiche funzionali. Inoltre dopo tre anni di terapia
nessuno dei pazienti era peggiorato, mentre nel gruppo di controllo il 62% dei
pazienti presentava un peggioramento. Il danno dei fotorecettori nella Retinite
pigmentosa ha diverse origini, la principale coinvolge la fototrasduzione che
comporta differenti passi mediati da più proteine che se difettose
geneticamente possono portare a morte prematura il fotorecettore stesso per
un'alterazione della funzione. Molte forme di Retinite pigmentosa sono associate
con mutazioni puntiformi o con microdelezioni di geni così come altri deficit
genetici che hanno in comune un'alterazione del metabolismo del fotorecettore.
Inoltre sono state identificate mutazioni che causano la retiniate pigmentosa
che alterano proteine interferiscono direttamente con i meccanismi ossidativi
sia direttamente come la Rodopsina che indirettamente attraverso la
fosfodiesterasi la periferina o la proteina di membrana dei bastoncelli. La
diversa causa genetica comporta una certa eterogeneità clinica, questa è
caratterizzata da una riduzione del letto capillare che provoca un ulteriore
riduzione della pressione parziale di ossigeno a livello della coroide e della
retina. Ciò è particolarmente evidente nelle regioni immediatamente adiacenti
ai fotorecettori che si presentano ricchissime di mitocondri che ricordiamo sono
gli organelli deputati alla respirazione cellulare.
Studi sperimentali hanno dimostrato che i fotorecettori retinici, in presenza di
rodopsina anomala o di alterazioni della fototrasduzione, sono molto sensibili
alla disponibilità di ossigeno, che viene richiesto in maggiore quantità per
garantire una funzione visiva sufficiente. Studi in vivo effettuati da Stone su
topi hanno dimostrato che soprattutto in una fase critica cioè nelle prime fasi
di sviluppo l'ossigeno è in grado di ridurre parzialmente il tasso di apoptosi
(morte cellulare programmata), mentre una esposizione a bassi livelli di
ossigeno è in grado di provocare la morte dei fotorecettori nella retina di
ratti normali. In precedenza in uno studio pubblicato nel 1989 abbiamo
riscontrato che uno stato di ipossia cronica come nelle broncopatie provoca un
progressivo danno retinico facilmente individuabile con l'elettroretinogramma
che svela una precoce riduzione in ampiezza. Studi di Stone ed altri autori
hanno inoltre riportato che condizioni di iperossia transiente possono causare
un incremento dell'ERG che dura parecchi mesi, ed in questo caso l'incremento di
ossigeno dato dalla camera iperbarica può completare le richieste metaboliche
retiniche.
L'uso dell'OTI rispetto alle condizioni di somministrazione di ossigeno a
pressione atmosferica è necessario in quanto in condizioni di respirazione di
aria per l'effetto Bohr dell'emoglobina la saturazione di ossigeno è al 97%
mentre solo una piccola parte di ossigeno viene trasportata attraverso il plasma
in relazione alla pressione parziale dell'ossigeno a livello del polmone. In
condizioni iperbariche la quantità di ossigeno disciolta nei fluidi incrementa
del 60%. Per poter spiegare l'attività dell'ossigeno iperbarico aumenta le
disponibilità metaboliche in differenti punti della catena della
fototrasduzione, prevalentemente a livello dell'inattivazione della rodopsina,
dell'attivazione della trasducina, sull'attività della guanilato ciclasi ed
infine in una migliore efficienza dei cambiamenti di conformazione della
rodopsina. Infine in un nostro studio in corso di realizzazione su 44 pazienti
affetti da RP trattati per un periodo compreso tra 5 e 10 anni dimostra che
pazienti in trattamento hanno solo il 20% di possibilità di perdere le
performances visive mentre pazienti non trattati presentano nel 60% diminuzioni
visive superiori al 30% differenza statisticamente significativa tra I due
gruppi.
A mio avviso esistono in letteratura studi clinici e sperimentali che dimostrano
l'efficacia dell'ossigenoterapia iperbarica nel ridurre la morte cellulare e
quindi nel migliorare la qualità della visione di pazienti che sono ancora
all'inizio della loro vita trattandosi di soggetti molto piccoli. In questo caso
la possibilità di continuare con migliori performances visive garantisce un
corretto sviluppo psicofisico ed una adeguata formazione scolastica e
professionale. Considerando l'importanza che ha la Retinite pigmentosa che è
stata inserita fra le cosiddette malattie sociali riteniamo che sia necessario
garantire la possibilità di usufruire attraverso il SSN della terapia
iperbarica almeno nell'ambito dei Policlinici Universitari e per pazienti in età
critica nei quali la terapia con l'ossigeno si è dimostrata una valida risorsa
contro questa malattia. Si ritiene in tal modo di ridurre cospicuamente la
rapidità di progressione della malattia e quindi ritardare la soglia di
riconoscimento dell' invalidità configurando un risparmio per lo Stato.
Le prospettive della ricerca
Sebbene l'identificazione e la classificazione della Retinite Pigmentosa risalgano alla metà del secolo scorso, tuttavia ben pochi progressi concreti sono stati compiuti fino ad oggi, sia sul fronte delle cure possibili, sia su quello, altrettanto importante, della comprensione delle cause che la determinano e che ne regolano il decorso. Attualmente i filoni più promettenti della ricerca internazionale sono i seguenti:
La Genetica
Si propone di identificare il gene od i geni responsabili della malattia, per poter eventualmente intervenire in seguito con le moderne tecniche dell'ingegneria genetica.
I Trapianti
L'intento è quello di mettere a punto una tecnica che renda possibile il trapianto di tessuto retinico, o per lo meno l'innesto di cellule sane su retine malate.
L'Immunologia
Si prefigge di verificare alcune teorie che ipotizzerebbero un'alterazione del sistema immunologico alla basa della malattia.
La Sindrome di Usher
È una forma ancora più grave di Retinite Pigmentosa. In essa la malattia si presenta associata ad un sordomutismo presente fin dal momento della nascita. Come si può facilmente comprendere, questa patologia è particolarmente invalidante in quanto colpisce, oltre al senso della vista, anche quello dell'udito. Fortunatamente la Sindrome di Usher non è molto diffusa. Si pensa che coinvolga il dieci per cento di tutti i casi di Retinite Pigmentosa. Esistono infine anche altre sindromi che associano la Retinite ad altre menomazioni particolarmente gravi come ritardo mentale, polidattilia, microcefalia ecc. Si tratta comunque di affezioni, per fortuna, molto rare.
Esempi pratici dei disturbi visivi avvertiti dalle persone affette da R.P.
Le degenerazioni retiniche provocano spesso un'elevata sensibilità all'abbagliamento. I contrasti svaniscono e diventa difficile percepire l'ambiente circostante. L'immagine mostra una strada, macchine chiare, persone e sullo sfondo una scalinata. Se gli occhi sono molto sensibili all'abbagliamento, il tutto si confonde in una superficie lattea e appiattita.
 |
 |
| Vista normale | Sensibilità all'abbagliamento |
In casi gravi nasce la sensazione di dirigersi verso un muro bianco. Ausili utili contro l'abbagliamento sono lenti filtranti speciali, protezioni laterali e un copricapo a tesa che ombreggi il viso.
Limitazione
periferica del campo visivo ![]()
Le persone con limitazioni periferiche del campo visivo percepiscono in modo nitido e preciso ciò che fissano con lo sguardo. Nonostante la "vista a tunnel", spesso nelle zone marginali del campo visivo permangono piccole isole funzionali, le cui cellule visive forniscono qualche informazione supplementare per orientarsi. È caratteristico delle limitazioni del campo visivo periferico di non accorgersi di non notare ciò che non si vede perché laddove la retina non trasmette informazioni non è né chiaro né scuro.
Per capire questo fenomeno possiamo provare a percepire con gli occhi lo spazio dietro la nostra schiena.
Forse sappiamo cosa vi si trovi ma visivamente si tratta d'uno spazio impercepibile. Analogamente, davanti agli occhi di persone con limitazioni periferiche o sparse del campo visivo non sbucano macchie grige o nere per avvisarle di ciò che non hanno visto.
Una persona cerca di orientarsi. Guarda verso il punto in cui il treno si ferma e fissa le porte.
 |
 |
| Vista a tunnel | Vista normale |
Poi guarda il tabellone delle partenze per verificare se si tratti proprio del treno giusto.
Punta nuovamente lo sguardo sulla porta del treno appena scoperta. Questa sembra sparita poiché‚ viene nascosta da passanti che prima non aveva visto venire.
 |
 |
| Vista a tunnel | Vista normale |
Alla periferia del campo visivo i bastoncelli sono più numerosi dei coni. I bastoncelli permettono di vedere in condizioni di debole illuminazione o di luce scarsa. Per questo motivo, spesso le persone con limitazioni del campo visivo periferico soffrono di cecità notturna.

Vista normale (a sinistra e a destra) e cecità notturna (in mezzo)
Cecità notturna non significa soltanto di non vederci bene di notte o con poca luce bensì anche di avere bisogno di molto tempo perché l'occhio si adatti al passaggio dal chiaro all'oscuro o ai cambiamenti d'intensità della luce. Anche la capacità di vedere i contrasti è molto diminuita.
 |
 |
| Vista normale | Adattamento lento |
 |
LE ASSOCIAZIONI |
Le Associazioni che si occupano in Italia della Retinite Pigmentosa si presentano sotto sigle diverse, ma hanno caratteristiche molto simili e soprattutto le medesime finalità.
I CENTRI DI RIFERIMENTO DELLA F.I.A.R.P.
Nell'ambito del programma operativo di indagine epidemiologica finalizzata alla formazione di un protocollo di ricerca ed alla realizzazione di un Registro Nazionale, la F.I.A.R.P. ha istituito, con la collaborazione del Comitato Scientifico, i "Centri di riferimento" riportati, ai quali tutte le persone interessate potranno accedere previo appuntamento telefonico.
ABRUZZO
Istituto di Oftalmologia Università "Gabriele D'Annunzio" -
Ospedale ex Pediatrico Chieti, Discesa delle Carceri Prof. P.E. Gallenga
Per appuntamenti: Dott. Rapinese (visite oftalmiche) Tel. 0871/69.88.46 (ore
11/13); Dott. Zelante e Dott.ssa Marsilio (consulenza genetica) Tel.
0871/69.93.13 (ore 12/14).
CAMPANIA
I Facoltà di Medicina Università di Napoli - Nuovo Policlinico Napoli,
Via Pansini, 5 Prof. Ernesto Rinaldi
Per appuntamenti: Dott.ssa L. Romano - Dott.ssa F. Simonelli Tel. 081/74.66.771
- 54.63.487 (martediì, giovedì e venerdì ore 9/12)
Ospedale Cardarelli - Napoli c/o Consultorio di Genetica Medica Prof.
Valerio Ventruto Tel. 081/74.72.282-4
EMILIA ROMAGNA
II Clinica Oculistica Università di Bologna - Policlinico S. Orsola
Malpighi Via A. Massarenti, 9 - 40138 Bologna Prof. Roberto Caramazza
Segreteria: Tel. 051/34.28.21
LAZIO
Istituto di Oftalmologia Università "La Sapienza" di Roma -
Policlinico Umberto I Roma, Viale del Policlinico Prof. Mario Pannarale
Per appuntamenti: Dott. Vingolo Tel. 06/44.62.141 - int. 206 (lunedì e venerdì
ore 9/12, giovedì ore 15/18)
LIGURIA
Clinica Oculistica - Università di Genova - Servizio di Oftalmologia
Sociale - Ospedale San Martino Viale Benedetto XV, 5 - Genova
Prof. G:A. Calabria
Per appuntamenti: Dott. M. Fioretto - Tel 010/35.38.457; Dott.ssa D. Ghiglione -
Tel. 010/35.38.459
Centro di Consulenza Genetica c/o IBIG - Istituto di Biologia e Genetica
Viale Benedetto XV, 6 - Genova Prof. F. Ajmar
Per appuntamenti: Proff.ssa C. Garre' - Tel. 010/35.38.949; Dott.ssa G. Chiti -
Tel. 010/35.37.964
LOMBARDIA
Clinica Oculistica - Istituto di Scienze Biomediche - Università di Milano
Ospedale San Paolo Via A. di Rudinì 8 - Milano Prof. Nicola Orzalesi
Visite oculistiche - Consulenze genetiche - Per appuntamenti: Segreteria R:P:
Italia Piazza IV Novembre, 4 - Milano Tel. 02/67.07
MARCHE
Clinica Oculistica - Università di Ancona - Ospedale Regionale - Torrette
di Ancona Prof. R. Tittarelli
Per appuntamenti: Dott. ssa Mariani - Dott.ssa Pace Tel. 071/59.64.377 (ore
10/12)
PIEMONTE
Servizio di Oftalmologia Sociale Ospedale Mauriziano "Umberto I"
Largo Turati, 62 - Torino
Per prenotare le visite telefonare al mattino dei giorni feriali ai seguenti
numeri:
Oculistica: 011/50.80 interno 362 o 363 (Dott. Vanzetti, Dott.ssa Popescu)
Genetica: 011/50.80 interno 374 o 375 (Dott.ssa Cristiana Marchese)
Psicologia: Dott.ssa Zurletti
PUGLIA
Clinica di Oculistica - Università di Bari Policlinico - Bari Prof. L.
Cardia
Per appuntamenti: Prof. Bellizzi Tel. 080/54.73.481 - 22.5.21
Divisione di Oculistica Ospedale Giovanni XXIII 70126 Bari, Via Amendola
207
Prof. M. Bracciolini
Per appuntamenti: Dott. G. Ciaravolo Tel. 080/50.15.543 - 4
FRIULI VENEZIA GIULIA
Clinica Oculistica - Università di Trieste Ospedale Maggiore - Trieste, Via
Ospitale
Prof. G. Ravalico
Per appuntamenti: Dott. G. Rinaldi - Tel. 040/77.62.291 dal lunedì al venerdì
(ore 10/12)
SARDEGNA
Cattedra di Ottica Fisiopatologica Università di Cagliari Ospedale San
Giovanni di Dio Cagliari, Via Ospedale
Proff.ssa A. Serra
Per appuntamenti: Dott.ssa Puxeddu - Dott. Piscitelli Tel. 070/67.05.64 (ore
9/12)
Istituto di Biologia Età Evolutiva Università di Cagliari Ospedale
Microcitemico
Prof. Antonio Cao
SICILIA Istituto di Clinica Oculistica Università di Palermo Via
Liborio Giuffre' 13 - 90127 Palermo
Prof. Francesco Ponte
Per appuntamenti: giorni dispari: Dott.ssa Maria Lauricella Tel. 091/65.53.908 -
65.53.928 (ore 9/12) martedì e giovedì Dott. Sergio Damiani Tel. 091/65.53.904
- 65.53.999 (ore 9/12).
Clinica Oculistica Università di Messina Policlinico Gazzi - Messina,
Via Valeria
Prof. L. Scullica
Per appuntamenti: Dott. C. Trombetta Tel. 090/29.37.060 - 22.12.276 (ore 9/12)
UMBRIA
Clinica Oculistica Università di Perugia Policlinico Monteluce Perugia, Via
Brunamonti Prof. C. Fiore
Per appuntamenti: Dott.ssa De Santis - Dott.ssa Menduno Tel. 075/23.817 (ore
9/12).
VENETO
Clinica Oculistica - Università di Padova Ospedale Civile Padova, Via
Giustiniani 2
Prof. A. Secchi
Per appuntamenti: Sig.ra Riva Tel. 049/82.12.110 (ore 11/12).
ASSOCIAZIONI PER LA RETINITE PIGMENTOSA IN ITALIA
BASILICATA: R.P. Basilicata
c/o Unione Italiana Ciechi, Corso Garibaldi 2 Potenza
CAMPANIA:O.R.A.O.
Via Mezzocannone 97 - 80134 Napoli
Tel. 081/55.277.29 - 76.40.466 - 89.53.732
EMILIA-ROMAGNA: R.P. Emilia-Romagna
c/o "Progetto Handicap" Via Santa Croce 12/D, Bologna
Tel. 051/79.81.79 051/52.44.68 fax 051/55.25.02
LAZIO:A.I.R.P.I.
Vicolo Vigna Fabbri 24, 00179 Roma
Tel. 06/78.34.51.24 fax 06/56.95.329
LIGURIA: APRI-RP Liguria
Salita Vico Morasso 5 - Sant'Olcese (GE)
Tel. 010/41.79.78 - 010/70.92.353
LOMBARDIA:R.P. Italia
P.zza IV Novembre 4, 20124 Milano
Tel. 02/670.70.825 fax 02/670.70.824
PIEMONTE: A.P.R.I.
Via Generale Dalla Chiesa 20/26, 10070 Mappano di Caselle (TO)
Tel. 011/996.92.63 - fax 011/911.27.44
PUGLIA:A.P.R.P.
c/o G. Franco Taurino - Via Golfo di Taranto 5 pal.G - 74100 Taranto
Tel. 099/722.111
SARDEGNA:R.P. Sardegna
Via Trincea delle Frasche 8 - 09122 Cagliari
Tel. 070/29.02.77 fax 070/65.55.13
SICILIA: A.R.I.S.
Via Vespucci 1 - 90040 Capaci (PA)
Tel. 091/867.17.33 - 671.08.57 fax 091/671.16.00
VENETO: R.P. Triveneto
c/o Renato Mariotto - Via San Donà 216
30174 Mestre - Tel. 041/61.55.85 - 72.08.58
MAILING LISTS
|
Le liste di seguito indicate sono tutte correlate a malattie degenerative retiniche |


Riferimenti
bibliografici
|
 |